СИНДРОМ ДИСЕМІНОВАНОГО ВНУТРІШНЬОСУДИННОГО ЗГОРТАННЯ
КРОВІ В АКУШЕРСТВІ
Дисеміноване внутрішньосудинне згортання (ДВЗ) крові – патологічний синдром, в
основі якого лежить активація судинно-тромбоцитарного або коагуляційного
гемостазу (зовнішнього або внутрішнього), внаслідок чого кров спочатку
згортається у мікроциркуляторному руслі, блокує його фібрином та і клітинними
агрегатами, а при виснаженні потенціалу згортаючої і протизгортаючої систем,
втрачає здатність до згортання, що проявляється профузною кровотечею та
розвитком синдрому поліорганної недостатності.
1. Чинники ризику виникнення ДВЗ-синдрому в акушерстві:
— емболія навколоплодовими водами;
— шок (геморагічний, анафілактичний, септичний);
— відшарування плаценти;
— прееклампсія тяжкого ступеняю;
— еклампсія;
— сепсис;
— септичний аборт;
— синдром масивної гемотрасфузії;
— трансфузія несумісної крові;
— внутрішньоутробна смерть плода;
— позаматкова вагітність;
— операція кесарівський
розтин;
— екстрагенітальні захворювання вагітної (вади серця,
злоякісні новоутворення, цукровий діабет, тяжкі захворювання нирок та печінки).
2. Класифікація ДВЗ –синдрому:
За клінічним перебігом:
— гострий;
— підгострий;
— хронічний;
— рецидивуючий.
За клінічніми стадіями перебігу:
І — гіперкоагуляція;
ІІ — гіпокоагуляція без генералізованої активації
фібринолізу;
ІІІ — гіпокоагуляція з генералізованою активацією
фібринолізу;
ІV — повне незгортання крові.
3. Діагностика
Таблиця
1. Основні клініко-лабораторні ознакипрояви стадій
ДВЗ-синдрому.
|
Клініко – |
|
|
І – гіперкоагуляція |
Кров із Згортання венозної Хронометрична гіперкоагуляція Гіперагрегація APACHE II < 20 ГРДС I — ІI стадії |
|
ІІ – |
Кров із Петехіальний тип Хронометрична гіперкоагуляція, |
|
ІІІ – |
Кров із Кров із Змішаний тип кровоточивості АРАСНЕ II 25 — 30 ГРДС II – ІV стадія |
|
ІV – повне |
Тотальна геморагія Кров із ГРДС III – IV |
І стадія – гіперкоагуляція
У залежності від клініки та тяжкості перебігу
основного захворювання у цій стадії ДВЗ-синдрому можуть спостерігатися клінічні
ознаки гострого респіраторного диістрес-синдрому (ГРДС),
починаючи від легких стадій і закінчуючи найтяжчими, при яких навіть застосуваннямвикористанням
сучасних методів респіраторної підтримки не вдається забезпечити адекватний
газообмін у легенях.
Наслідками гіперкоагуляції можуть бути:
— появалення
або прогресування фето-плацентарної недостатності;
— поглиблення тяжкості гестозу;
— зниження матково-плацентарного кровотоку,
формування у плаценті зон інфаркту та підвищення вірогідності її відшарування;
— посилення анемії;
— розвиток дихальної недостатності за
рахунок прогресування ГРДС;
— порушення гемодинаміки із
розвитком симптомів централізації кровообігу;
— розвиток енцефалопатії.
Поява ув крові
активованих факторів тромбіну призводить до скорочення часу згортання (проба Лі-Уайта,
активованого часу згортання крові (АЧЗК), активованого часткового
тромбінового часу (АЧТЧ), тромбінового часу (ТЧ), активованого часу
рекальцифікації (АЧР) (таблиця 2).
Виникнення кровотечі у цій стадії не пов’язане з
порушеннями згортання крові.
ІІ стадія – гіпокоагуляція без генералізованої
активації фібринолізу
У залежності від основної нозологічної форми
захворювання клінічна картина, яка характерна для цієї стадії,
може бути достатньо різноманітною.
Читайте также: На каких сроках выявляют синдром дауна
Характерно: петехіальний тип
кровоточивості, відстрочена за часом кровоточивість
з місць ін’єкцій, післяопераційної рани та матки, що обумовлено початковими
розладами ув системі
гемокоагуляції.
УВ цій
стадії кров згортається швидко, але згусток дуже крихкий за рахунок великої
кількості у ньому продуктів деградації фібрину (ПДФ), які мають
антикоагулянтні властивості.
ІІІ стадія – гіпокоагуляція з генералізованою
активацією фібринолізу
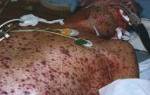
У всіх хворих має місце петехіально-плямистий тип
кровоточивості: екхімози, петехії на шкірі та слизових оболонках, кровотеча із
місць ін’єкцій та утворення на їх місці гематом, тривала кровотеча із
матки, післяопераційної рани, кровотеча в черевну порожнину та заочеревинний
простір, що обумовлено порушеннями гемостазу. УВ
результаті ішемії таі
порушення проникності капілярів стіноки
кишківника, та
шлунка розвивається шлунково-кишкова кровотеча. Кров, яка витікає, ще може
утворювати згустки, але вони швидко лізуютьсярозчинюються.
З’являються ознаки синдрому поліорганної
недостатності.
Розвивається тромбоцитопенія з тромбоцитопатією.
Гіпокоагуляція виникає внаслідок блокування переходу фібриногену у фібрин
великою кількістю продуктів деградації фібрину. Анемія пов’язана із
внутрішньосудинним гемолізом.
ІV стадія – повне незгортання крові.
Стан хворих вкрай тяжкий або термінальний за рахунок
синдрому поліорганної недостатності: артеріальна гіпотензія, яка погано
піддається корекції, критичні розлади дихання та газообміну, порушення
свідомості, аж до коматозного
стану, оліго- або анурія на фоні масивної кровотечі.
Кровоточивість
змішаного типу: профузна кровотеча із тканин, шлунково-кишкового тракту,
трахеобронхіального дерева, макрогематурія.
4. Лабораторна діагностика.
Таблиця 2. Лабораторні критерії стадій ДВЗ-синдрому.
Основні
|
|||||||
|
Час ззгортання крові |
Спонтан-ний лізис згустку |
АЧТЧ, с |
Число тромбо-цитів ** |
Про-тромбіновий час, с |
Тромбі-новий час, с |
Фібриноген, г/л |
|
|
І. |
< 5 хв. |
немає |
< 30 с |
175 — 425 |
< 10 с. |
< 24 с. |
> 5 г/л |
|
ІІ. |
5 — 12хв. |
немає |
< 30 с |
100 — 150 |
12 – 15 с |
> 60 с. |
1,5 – 3,0 г/л |
|
ІІІ. |
> 12 хв. |
швидкий |
60 – 80 с |
50 — 100 |
15 – 18 с |
> 100 с. |
0,5 – 1,5 г/л |
|
ІV. |
> 60хв. |
згусток не утворю ється |
> 80 с |
< 50 |
> 18 с. |
> 180 с. |
Не визнача- ється або сліди |
|
Норма |
6 – 9 хв. |
немає |
30 – 40 с |
150 – 300 |
11 – 12 с |
16 – 20 с |
2,0 – 4,5 г/л |
Час згортання крові за Лі-Уайтом. УВ конічну суху
пробірку набирають 1 мл крові (краще щоб вона витікала із голки
самостійно) і визначають час згортання при температурі 37° С (С).
Активований час згортання крові (АЧЗК). У пробірку з 12 – 16 мг коаліну вноситься 2
мл крові. В нормі АЧЗК становить 2 – 2,5 хв. Тест свідчить про гіпер- або
гіпокоагуляційні зрушення і застосовується для контролю проведення
гепаринотерапії (С).
Активований частковий тромбіновий час (АЧТЧ) (норма 25 – 40 с) – визначає дефіцит факторів
внутрішнього механізму згортання, таких як ХІІ, ХІ, ІХ, VIII, а також
присутність у крові їх інгібіторуів (гепаринуу).
УВ
цих випадках спостерігається збільшення подовження АЧТЧ.
Скорочення АЧТЧ вказує на гіперкоагуляцію (В).
Тромбіновий час (ТЧ) (норма 16 – 20 с.) – характеризує
швидкість переходу фібриногену у фібрин. ЗбільшенняПодовження
ТЧ може бути обумовлено гіпофібриногенемією, дисфібронегенемією, підвищеним
вмістом ув
плазмі ПДФ або присутністю прямих антикоагулянтів (В).
Протромбіновий час (ПТЧ) (норма 11 – 12
с.)
визначає активність або дефіцит факторів протромбінового комплексу (V, VII, Х,
ІІ) зовнішнього механізму коагуляції. Подовження протромбінового часу при
нормальному тромбіновому часу вказує на пригнічення зовнішнього механізму
згортання крові, тобто дефіцит V і ІІ факторів (В).
Читайте также: Особенности ведения детей с бронхообструктивным синдромом
Вміст фібриногену в плазмі (норма 2,0 – 4,5 г/л). Зниження фібриногену
спостерігається при прогресуванні ДВЗ-синдрому, лікуванні фібринолітичними препаратами,
або вродженій гіпо- і дисфібриногенемії (В).
Продукти деградації фібрину (норма менше 20 нг/л). Їх підвищення
свідчить про прогресування внутрішньосудинного згортання і активацію
фібринолізу (В).
Кількість тромбоцитів (норма 150 – 300 тис.* 10 9 /л). Зменшення їх вмісту
свідчить про виснаження тромбоцитарної ланки гемостазу і розвиток коагулопатії
споживання (В).
5. Профілактика ДВЗ — синдрому.
Адекватне, та
своєчасне лікування та та
профілактика станів, які спричинюють розвиток ДВЗ — синдрому.
Своєчаснао оцінка юється
крововтраттикрововтрати, таа
і адекватнео
проводиться
відновлення ОЦК кристалоїдними і колоїдними розчинами. З колоїдних розчинів
перевагу віддають препаратам желатини, за їх відсутності – похідним
гідроксиетилкрохмалю (С). Не застосовуютьється
реополіглюкин та 5% альбумін (В).
Системно не використовуються препарати, які
підвищують коагуляційний потенціал крові (етамзилат, епсилон-амінокапронова
кислота та ін.) ( C).
Не застосовуються Ббез
суворих показань не застосовують препарати, які
викликають тромбоцитопенію або порушують функцію тромбоцитів (гепарин,
реополіглюкин, дипирідамол, напівсинтетичні пеніциліни) (С).
За показаннямиПри необхідності
хірургічне втручання виконуюється
своєчасно
і у повному обсязі (екстирпація матки) та в максимально короткі
строки. При продовжені кровотечі – перев’язка внутрішньої клубової артерії., спеціалістом
який володіє цією методикою.
6.
Лікування.
1. Лікування основного захворювання, що спричинило розвиток ДВЗ-синдрому
(хірургічне втручання, медикаментозна та інфузійна терапія).
2. Внутрішньовенне струминне введення 700 – 1000 мл
підігрітої до 37° С свіжозамороженої
плазми, яка містить антитромбін ІІІ. Якщо кровотеча не зупиняється – необхідноео
додаткове введення 1000 мл свіжозамороженої плазми. УВ
наступну другу – третю добу свіжозаморожену плазму використовують у дозі 400 –
600 мл/добу (С). За можливості — введення антитромбіну ІІІ у дозі 100 ОД/кг
кожні 3 години (В).
3. Враховуючи швидкість переходу стадії
гіперкоагуляції у стадію гіпокоагуляції, і відсутності
можливості (у більшості випадків по причинах ургентної ситуації)
чіткої лабораторної діагностики стадії ДВЗ-синдрому від рутинного
застосування гепарину слід відмовитися (С).
4. Починаючи з ІІ стадії показано введення інгібіторів
протеолізу. Контрикал (або інші препарати у еквівалентних дозах) вводяиться
ув
залежності від стадії ДВЗ-синдрому (див. табл.. 3) шляхом
краплинної внутрішньовенної інфузії за 1 – 2 години (С).
Таблиця 3. Рекомендовані дози інгібіторів протеолізу ув
залежності від фази ДВЗ- синдрому.
Фази ДВЗ |
||||
|
І |
ІІ |
ІІІ |
ІV |
|
|
Тразилол, ОД |
— |
50000 — 100000 |
100000 — 300000 |
300000 – 500000 |
|
Контрикал, ОД |
— |
20000 — 60000 |
60000 — 100000 |
100000 – 300000 |
|
Гордокс, ОД |
— |
200000 — 600000 |
600000 — 1000000 |
1000000 — 4000000 |
5. Відновлення факторів згортання крові шляхом
введення кріопреципітату плазми (200 Од – ІІ стадія, 400 Од – ІІІ стадія, 600
Од – ІV стадія) (рівень С). ЗаПри
можливості, рекомендовано внутрішньовенне введення чоловічого рекомбінантного
VIIа фактора (новосевен) – 60 – 90 мкг/кг (1 – 2 дози) (рівень В).
6. Тромбоконцентрат використовуюється
у
разіпри зниженняі
тромбоцитів менше 50*10 9/л. Дозуа
тромбоконцентрату обираюється
у залежності від клінічної ситуації (рівень В).
7. Місцева зупинка кровотечі із раньової
поверхні проводиться у всіх випадках. Досягається різними методами
таі
способами: коагуляцією, і перев’язкою
судин, тампонадою рани, застосуванням місцевих гемостатичних засобів.
8. Лікування синдрому поліорганної недостатності.
9. У крайніх невідкладних випадках
(подальше прогресування гіпокоагуляції, та
кровотечі (Hb < 60 г/л, Ht < 0,25 л/л), тільки за життєвих показань у
відповідності до рішенням консиліуму, і
згоди хворої або її родичів (за наявності умовипри їх відсутності —
рішенням
консиліуму) таі у разіза відсутності
препаратів чита
компонентів крові у медичній установі і на станції (пункті) переливання
крові, можливо введення теплої донорської крові у половинній дозі від
обсягу крововтрати (С).